Montior là một dạng thiết bị quan trọng để theo dõi bệnh nhân trong khoa cấp cứu và chăm sóc đặc biệt. Monitor giúp bác sĩ nắm được tình trạng của bệnh nhân một cách liên tục, theo dõi thêm các thông số như: SpO2, ECG, EtCo2, IBP, NiBP, Nhiệt độ, Nhịp tim, nhịp thở
Monitor được biểu diễn trên dạng số và dạng sóng. Bài viết này ckq.edu.vn sẽ giúp bạn giải đáp mọi sự quan tâm của bạn về cách đọc kết quả chạy monitor và các dạng sóng thường gặp
Ý nghĩa các thông số trên monitor để theo dõi bệnh nhân

SpO2: Đây là chỉ số cơ bản nhất của Monitor theo dõi bệnh nhân là thông số đo nồng độ bão hòa oxy trong máu (0-100%). Đối với người khỏe mạnh chỉ số SpO2 thường nằm ở mức từ 95-100%.
ECG: Chỉ số đo điện tim (Điện tâm đồ) thường là loại 3 kênh hoặc 5 kênh được gắn vào ngực của bệnh nhân.
IBP: Chỉ số đo huyết áp xâm lấn (Huyết áp được đo trực tiếp từ động mạch)
NiBP: Chỉ số đo huyết áp không xâm lấn, được đo bằng cách quấn bao đo đo huyết áp ở bắp tay.
Nhịp tim, nhịp thở : được tính theo số lần/phút
EtCo2: Đây là chỉ số quan trọng và thường là phần option khá đắt của các loại monitor theo dõi bệnh nhân. EtCo2 là áp lực (mmHg) hoặc nồng độ (%) khí cacbonic vào cuối kỳ thở ra của bệnh nhân đo bằng phương pháp không xâm nhập
Các dạng sóng thường gặp trên máy Monitor theo dõi bệnh nhân
Dạng sóng Pleth
Dạng sóng Pleth
Dạng sóng Pleth được tạo ra từ tín hiệu thu được của cảm biến đo SpO2 nhưng dạng sóng Pleth không phải là sự dao động của giá trị SpO2. Giá trị SpO2 thường được thể hiện bằng dạng số trên các monitor theo dõi bệnh nhân.
Pleth được viết tắt từ Plethysmography có nghĩa là biểu đồ đo thể tích. Nó thể hiện sự thay đổi thể tích trong một cơ quan hay trong toàn bộ cơ thể (thường là thể tích máu hoặc khí). Các cảm biến SpO2 dựa trên hiện tượng hấp thụ ánh sáng để tính toán lượng máu lưu thông trong phần mô giữa đầu phát và đầu thu ánh sáng, do đó đồ thị tạo ra cũng được gọi là Plethysmography hay cụ thể hơn là Photopethysmography (PPG).
Các nhà sản xuất khác nhau dùng các phương pháp khác nhau để hiệu chỉnh tín hiệu từ sensor nên dạng sóng Pleth trên các monitor có đôi chút khác biệt. Tuy nhiên, dạng sóng Pleth nói chung sẽ có dạng như sau:
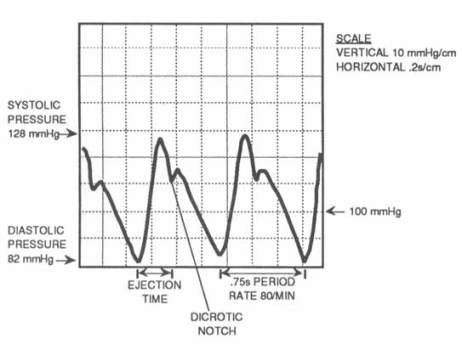
Mỗi chu kỳ trên dạng sóng này ứng với một nhịp đập của tim. Đường đi lên ứng với quá trình tâm thu, máu từ động mạch chủ được bơm đến ngón tay. Đường đi xuống ứng với quá trình tâm trương. Trên đường đi xuống có một gai nhỏ, gai này được tạo ra do máu từ động mạch chủ khi được bơm đến các phần dưới cơ thể tạo sẽ áp lực lên trên và truyền đến ngón tay. Độ cao của sóng cho biết dung lượng máu lưu thông trong động mạch, chiều dài bước sóng cho biết nhịp tim. Các dạng sóng Pleth không bình thường sẽ cho bác sỹ một số thông tin về tình trạng của bệnh nhân.
Một số monitor không vẽ sóng Pleth mà biểu diễn sự thay đổi thể tích máu lưu thông trong động mạch diễn bằng sự dao động của một chuỗi vạch. Ngày nay, nhờ sự phát triển của công nghệ, thiết bị đo SpO2 ngày càng đơn giản và rẻ, do đó giá trị SpO2 cùng sóng Pleth đã và đang trở thành một thông tin quan trọng phục vụ cho công tác chẩn đoán của bác sĩ.
Dạng sóng ECG
Dạng sóng EEG
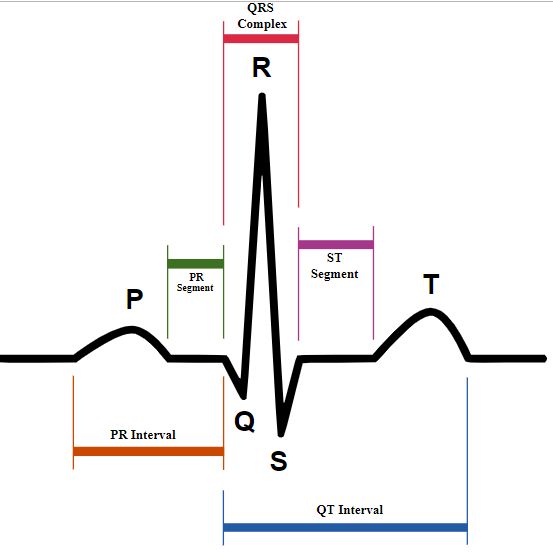
Dạng sóng ECG là một trong những dạng sóng quan trọng nhất của monitor theo dõi bệnh nhân. Các monitor thường không theo dõi đầy đủ 12 đạo trình như máy điện tim chuyên dụng. Monitor thông thường sử dụng 3 điện cực theo dõi được 3 đạo trình và 5 điện cực theo dõi được 7 đạo trình. Dạng sóng điện tim bình thường sẽ có hình dạng như sau:
- Sóng P: Sóng P thể hiện quá trình khử cực ở tâm nhĩ trái và phải, sóng P có dạng một đường cong điện thế dương phía trước phức QRS. Sóng P kéo dài khoảng 0,06 đến 0,1 giây.
- Đoạn PR: Đoạn PR là đoạn từ điểm bắt đầu sóng P đến điểm bắt đầu phức QRS. Nó bao gồm thời gian khử cực tâm nhĩ và dẫn đến nút AV thông qua hệ thống His-Purkinje. Đoạn PR kéo dài khoảng 0,12 đến 0,20 giây
- Phức QRS: thể hiện quá trình khử cực tâm thất. Đoạn này kéo dài khoãng 0,04 đến 0,1 giây.
Đoạn ST: Đoạn ST kể từ lúc kết thúc quá trình khử cực tâm thất đến trước khi quá trình tái phân cực bắt đầu. Điểm bắt đầu đoạn này được gọi là “điểm J”, điểm kết thúc gọi là “điểm ST” - Sóng T: Sóng T thể hiện quá trình tái phân cực tâm thất. Vì tốc độ tái phân cực nhỏ chậm hơn khử cực nên sóng T rộng và có độ dốc thấp.
- Sóng U: Có thể quan sát sóng U ở một số đạo trình, đặc biệt là các đạo trình quanh ngực V2-V4. Nguyên nhân gây sóng này còn chưa rõ ràng, có giả thiết cho rằng nó thể hiện sự trễ của quá trình tái phân cực của hệ thống His-Purkinje.
- Sóng điện thể hiện được rất nhiều thông tin bệnh lý về tim mạch và đã được sử dụng trong chẩn đoán từ đầu thế kỷ 20.
Dạng sóng EtCO2 (Capnogram)
Dạng sóng ETco2
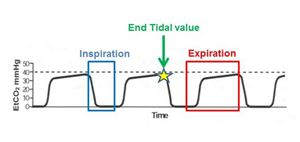
EtCO2 (End-Tidal CO2) là phương pháp đo CO2 cuối kỳ thở ra. Hình trên mô tả 1 đoạn dạng sóng EtCO2 bình thường. Đoạn AB là đoạn cuối kỳ thở vào và bắt đầu kỳ thở ra của không gian chết, điểm B bắt đầu kỳ thở ra của túi phổi. Đoạn AB còn được gọi là đường nền của quá trình hô hấp, nó cho biết nồng độ CO2 trong các không gian chết của đường thở. Đoạn BC là đoạn đi lên của kỳ thở ra khi khí trong các không gian chết trộn với khí từ túi phổi thở ra. Đoạn CD là tiếp tục của kỳ thở ra, hay đoạn bình nguyên (plateau, tất cả khí đều từ túi phổi đi ra, nhiều CO2). D là điểm kết thúc một chu kỳ thở vào-thở ra và bắt đầu một chu kỳ mới, tại đây nồng độ CO2 đạt đỉnh. Đoạn DE nồng độ CO2 giảm dần do sự pha loãng cùa khí thở vào.
Giá trị EtCO2 bình thường nằm trong khoảng 35 – 45 mmHg. Nếu giá trị nằm ngoài khoảng này và hình dạng của dạng sóng không bình thường, các bác sĩ có thể chẩn đoán được một số bệnh lí.
Dạng sóng thở (Respiration waveforms)
Thông thường monitor có thể tính nhịp thở từ bộ phận đo EtCO2 hoặc ECG. Tuy nhiên, để vẽ dạng sóng thở, monitor lấy tín hiệu từ bộ đo ECG. Kỹ thuật thường được sử dụng là đo trở kháng (impedance) giữa hai điện cực điện tim (thường là 2 đầu đạo trình I hoặc II), do đó dạng sóng thở trên monitor thường được gọi là “impedance respiration waveform”. Dạng sóng thở thông thường trên monitor sẽ như hình sau:

Dạng sóng thở
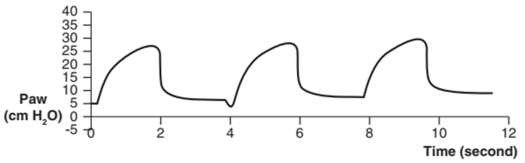
Sự biến đổi của đường cong ứng với sự thay đổi trở kháng của lồng ngực. Mỗi chu kỳ gồm 1 đường cong lên xuống, đoạn đi lên ứng với kỳ thở vào, thể tích lồng ngực tăng khiến trở kháng cũng tăng. Đoạn đi xuống ứng với kỳ thở ra. Người ta cũng phát triển các phương pháp vẽ dạng sóng thở nhờ các biến đổi toán học tín hiệu điện tim
Dạng sóng huyết áp (Blood pressure waveform)
Để theo dõi huyết áp liên tục và vẽ đồ thị, các bác sĩ phải sử dụng phương pháp đo huyết áp xâm lấn (Invasive Blood Pressure hay IBP). Người ta có thể đo IBP tại nhiều vị trí trên cơ thể nhưng thông thường nhất là đo ở động mạch quay, đùi,…Dạng sóng huyết áp có hình dạng gần giống với hình dạng sóng Pleth do cả hai đều liên quan đến mức độ bơm máu đến động mạch.
Dạng sóng huyết áp
Ngoài các dạng sóng cơ bản trên, các monitor cao cấp hoặc chuyên dụng còn vẽ dạng sóng của các thông số khác khác.Tuy nhiên,các thông số này thường chỉ cần theo dõi trong những trường hợp đặc biệt.
Cùng tìm hiểu các chỉ số trên máy montior thai
Theo dõi tim thai và Độ cơn gò bằng máy monitor
Việc theo dõi liên tục cần được thực hiện chặt chẽ trước khi chuyển dạ và trong khi chuyển dạ. Việc này giúp bác sĩ phát hiện những tình huống bất thường để xử trí kịp thời những tai biến có thể xảy ra.
Theo dõi trước khi chuyển dạ
Việc theo dõi nhịp tim và đo cơn gò trước khi chuyển dạ giúp đánh giá tình trạng thiếu oxy gây suy thai. Có 2 thử nghiệm theo dõi thai gồm: Thử nghiệm không đả kích (theo dõi nhịp tim thai đơn thuần, không cần tạo cơn co tử cung) và thử nghiệm đả kích (theo dõi nhịp tim thai tương ứng với cơn co tử cung).
Theo dõi trong khi chuyển dạ
Việc theo dõi nhịp tim thai và đo cơn gò trong khi chuyển dạ được chỉ định thực hiện cho mọi sản phụ nếu có điều kiện, áp dụng cho những trường hợp thai nghén có nguy cơ cao: Sản phụ mắc bệnh ảnh hưởng tới thai nhi, lớn tuổi, có tiền sử sản khoa nặng nề, có dấu hiệu nghi ngờ thai suy hoặc thai kém phát triển trong tử cung, rối loạn cơn co tử cung, chuyển dạ có ối vỡ non,ối vỡ sớm, chuyển dạ kéo dài hoặc tử cung có vết sẹo mổ cũ,…
Cần chuẩn bị phương tiện gồm máy đo monitor sản khoa ghi cơn co tử cung và nhịp tim thai. Sản phụ cần được giải thích về mục đích theo dõi và cách thức tiến hành. Kỹ thuật thực hiện bằng cách đặt đầu dò ghi cơn co tử cung và nhịp tim thai, ghi biểu đồ nhịp tim thai và cơn co tử cung, ghi một số thông tin cần thiết về sản phụ trên băng giấy ghi của máy. Phân tích kết quả về: Nhịp tim thai về tần số, đường tim thai cơ bản và độ dao động, sự thay đổi của tim thai khi có cơn co tử cung; cơn co tử cung về tần số, biên độ và trương lực cơ bản của tử cung.
Cách đọc chỉ số monitor thai nhi
Đường biểu diễn tim thai bình thường
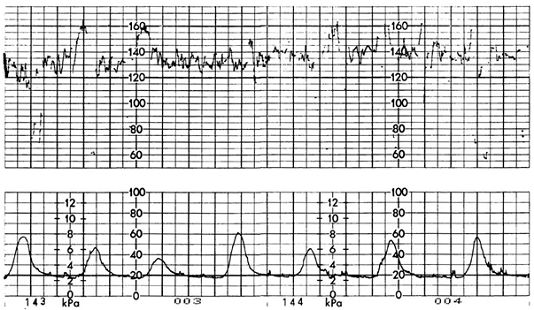
- Nhịp tim thai cơ bản từ 120- 150 nhịp/phút
- Các nhịp tăng xuất hiện rải rác
- Dao động nội tại bình thường từ 5- 25 nhịp/ phút
- Không có nhịp giảm.
Đường biểu diễn tim thai bất thường
Nhịp tin cơ bản
- Bình thường: 120- 150 nhịp/phút đối với thai đủ tháng.
- Nếu > 150 nhịp/phút gọi là nhịp nhanh.
- Nhịp tim thai cơ bản nằm trong khoảng 100-120 nhịp/phút: nghi ngờ,
- Nhịp tim thai cơ bản < 100 nhịp/phút: bệnh lý.
Nhịp chậm
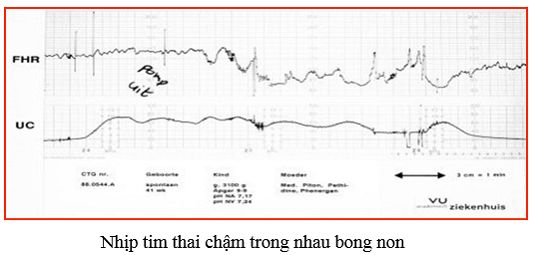
Nhịp chậm có thể là kết quả của sự gia tăng huyết áp tức thì, thông qua phản xạ của Receptor áp lực, có thể là ảnh hưởng của thiếu oxygen trên cơ tim hoặc rối loạn nhịp tim thai.
Nguyên nhân của nhịp chậm:
- Mẹ dùng thuốc (hạ huyết áp)
- Mẹ tụt huyết áp hoặc choáng, co giật, hạ thân nhiệt
- OVN, OVS, Chèn ép dây rốn, Nhau bong non, Thai già tháng
- Rối loạn nhịp tim thai, Block nhĩ thất hoàn toàn
- Ghi nhầm nhịp tim mẹ, chia đôi nhịp tim thai
Nhịp tim nhanh
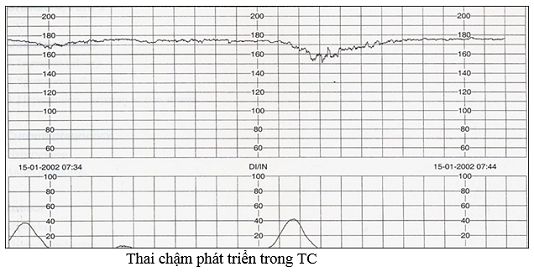
Nhịp nhanh là nhịp tim thai cơ bản > 150 nhịp/phút, thường liên quan đến khả năng đối phó của thai nhi với một đe dọa nào đó đối với sức khỏe. Nhịp tim nhanh mà không có các nhịp tăng cùng với giảm hoặc mất dao động nội tại, hoặc nhịp giảm muộn biểu hiện tình trạng thai thiếu oxy nặng nề.
Các nguyên nhân của nhịp tim thai nhanh:
- Mẹ sốt, lo lắng, cường giáp
- Viêm màng ối
- Thai nhi thiếu máu, thai bị nhiễm virus hay nhiễm trùng
- Thai thiếu oxy, thai nhi ở trong trạng thái hoạt động
- Sau một nhịp giảm kéo dài
- Sau khi gây tê ngoài màng cứng
- Cuồng nhĩ, nhịp nhanh kịch phát nhĩ
Các đường biểu diễn cơ bản đặc thù khác
Dịch chuyển đường tim thai cơ bản: Dịch chuyển đường tim thai cơ bản có thể diễn ra theo hướng đi lên hoặc đi xuống. Nếu đi lên có thể do tình trạng nhiễm trùng trong TC, thai thiếu oxy do bất kỳ nguyên nhân nào (chèn ép rốn). Dịch chuyển đường tim thai cơ bản trong giai đoạn 2 của chuyển dạ thường liên quan đến pH máu cuống rốn thấp.
Đường cơ bản nhấp nhô: Nhịp tim thai chậm nặng nề có thể thấy trong các trường hợp tắc nghẽn tuần hoàn dây rốn, nhau bong non hoặc biến chứng của mẹ như tụt huyết áp, choáng, co giật, vỡ tử cung hay cơ TC bị kích thích quá mức. Trong trường hợp đường cơ bản nhấp nhô xuất hiện trong khoảng thời gian giới hạn nhịp TT bình thường cũng có thể phản ánh tổn thương thần kinh của thai nhi.
Đường cơ bản không rõ: không xác định được đường tim thai cơ bản. Lý do của đường cơ bản không rõ có thể là một loạt các nhịp tăng, tăng dao động nội tại, các nhịp giảm biến đổi xuất hiện kế tiếp nhau hoặc là rối loạn nhịp TT.
Nhịp tăng
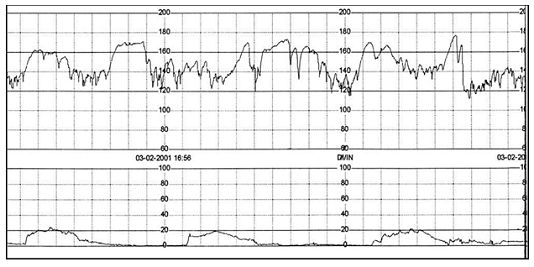
Là dấu chỉ điểm của bào thai khỏe mạnh hay còn gọi là đường biểu diễn tim thai có đáp ứng.
Dao động nội tại: những yếu tố ảnh hưởng đến dao động nội tại
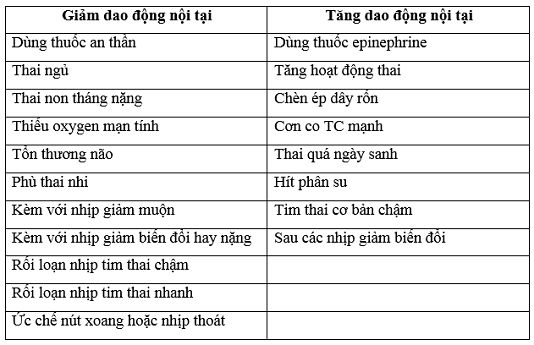
Dao động của nhịp tim thai luôn giảm trước khi thai chết, như là hậu quả của tình trạng thiếu oxy và nhiễm toan kéo dài. Một đường biểu diễn tim thai phẳng hay dẹt (dao động nội tại từ 0- 2 nhịp/ phút) là một trong những kiểu tim thai đáng ngại nhất. Tuy nhiên chúng ta phải luôn luôn nhớ rằng một thai nhi đang chết dần vẫn có thể duy trì được một tim thai trong giới hạn bình thường.
Nhịp giảm
- Nhịp giảm sớm : Nhịp giảm sớm trên lâm sàng thường là do phản xạ thần kinh khi đầu thai nhi bị chèn ép vào tiểu khung ở mỗi cơn co TC.
- Nhịp giảm biến đổi : Nhịp giảm biến đổi thường quy cho chèn ép rốn, có thể một phần hay toàn bộ. Sự phối hợp giữa nhịp giảm biến đổi, giảm dao động nội tại, tim thai nhanh tương đối và không thấy có nhịp tăng thường liên quan đến hội chứng hít phân su.
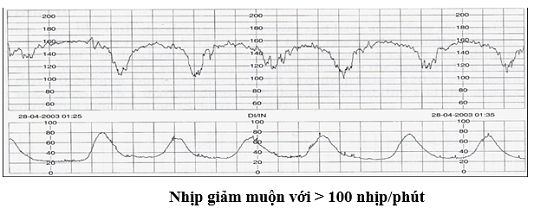
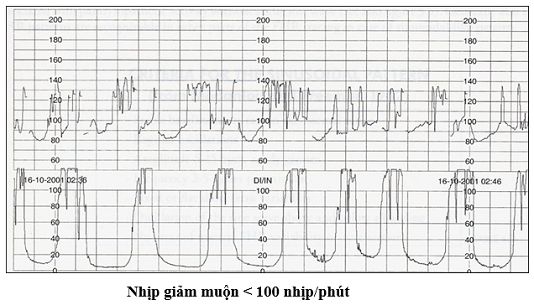
- Nhịp giảm muộn Nhịp giảm muộn có khởi đầu, đạt trị số cực tiểu và kết thúc ở thời điểm chậm hơn so với cơn co TC ít nhất 15 giây. Nhịp giảm muộn đi kèm với giảm dao động nội tại cùng với không có sự hiện diện của nhịp tăng là một dấu hiệu rất muộn của tình trạng thai nhi nguy kịch